רשתית
ד"ר אוחיון » מהי רשתית?
ד"ר אבי אוחיון – רופא עיניים, מומחה רשתית ומנתח
חשוב לדעת:
מהי רשתית ומה תפקידה
הרשתית היא השכבה הפנימית של העין ותפקידה הוא לקלוט את התמונה מהעולם החיצון ולהעבירה דרך עצב הראייה למוח לצורך עיבוד תמונה.
הרשתית מורכבת מכמה שכבות של תאים ומקולטנים (פוטורצפטורים) של אור וצבע וכן קולטנים של חושך. מרכז הרשתית נקרא המקולה והוא מרוכז בהמון קולטנים של אור ואחראי בעצם על חדות הראייה הגבוהה ביותר. היקף הרשתית מאוכלס בעיקר מקולטנים של חושך.
הרשתית היא רקמה מאוד עדינה ולכן מאוד פגיעה לחבלה ומחלות רבות. הרשתית בהרבה מן המקרים יכולה לשקף לנו מחלה מערכתית בגוף ולעזור באבחנה של מחלה סמויה שמעולם לא אובחנה.
מחלות רשתית
חוש הראיה הוא חוש חשוב מאד. פגיעה בראייה כתוצאה ממחלות רשתית גורמת לירידה משמעותית באיכות החיים, ולכן יש לטפל במחלות אלו מהר ככל האפשר.
היפרדות רשתית
זוהי התנתקות של הרשתית (השכבה הפנימית של העין) ממקומה לרוב בשל קרע ברשתית ומלווה בראייה של רחפנים, הבזקי אור וירידה בראייה.
זהו מצב חירום המצריך טיפול כירורגי בהקדם האפשרי על מנת להחזיר את הרשתית למקומה ולהציל את הראייה.
מומחה רשתית מומלץ ומנוסה משתמש בשיטות הבאות לטיפול בהיפרדות רשתית: הזרקת גז בשילוב טיפול בקור, ניתוח חיגור, ניתוח ויטרקטומיה והשארת גז או שמן סיליקון.
חשוב לציין כי היפרדות רשתית עלולה לגרום לנזק ראייתי בלתי הפיך.
דימום בזגוגית
חלל הזגוגית מייצג את החלל הגדול ביותר בעין ועל הזגוגית להיות שקופה על מנת לקבל ראייה צלולה.
דימום בחלל הזגוגית יכול להיגרם בשל היפרדות זגוגית, קרע ברשתית, היפרדות רשתית, סיבוכים של מחלת הסוכרת, סיבוכים של חסימה ורידית בעין או טראומה עינית.
דימום סמיך בזגוגית גורם לירידה קשה בראייה והפרעה קשה בבדיקת הרשתית אצל רופא העיניים ולכן מומלץ לבצע אולטרה סאונד של העין במקרים אלה על מנת להבין את הגורם לדימום ולהדגים כי הרשתית צמודה.
הטיפול בדימום זגוגית יכול להיות שמרני במעקבים תכופים ולעיתים במקרים דחופים מצריך ניתוח ויטרקטומיה לניקוי הדימום.
ממברנה אפירטינלית
זהו קרום המתיישב על גבי מרכז הרשתית (המקולה) ועלול לגרום לעיבוי ועיוות הרשתית וכתוצאה מכך עיוות בראייה ואף ירידה בחדות הראייה.
הדרך היחידה לטפל ולהסיר את הממברנה המקולרית היא בעזרת ניתוח ויטרקטומיה וקילוף הממברנה.
התוצאות הניתוחיות תלויות ברמת עיוות הראייה ומשך הזמן שהקרום נמצא על הרשתית.
לאחר הניתוח, החלמה ראשונית של הרשתית לוקחת כחודש ושיפור נוסף במבנה הרשתית צפוי לאחר כמה חודשים ואף שנה מהניתוח.
חור מקולרי
זהו חור במרכז הרשתית (המקולה) אשר נגרם כתוצאה ממתח מכני על פני הרשתית וגורם לירידה חדה ומהירה בראייה.
מצב זה מצריך ניתוח ויטרקטומיה והשארת גז בחלל העין ותנוחת ראש מטה של המנותח בתקופה של כשבוע לאחר הניתוח על מנת לסגור את החור.
חשוב להבין שהסיכויים לסגירת החור בניתוח קטנים במידה וקוטר החור מאוד גדול או במידה והמטופל המתין חודשים ארוכים עד להגעה לאבחנה.
לעיתים יש צורך ביותר מניתוח אחד על מנת לסגור את החור.
לאחר הניתוח, החלמה ראשונית של הרשתית לוקחת כחודש ושיפור נוסף במבנה הרשתית צפוי לאחר כמה חודשים ואף שנה מהניתוח.
היפרדות זגוגית
זוהי התנתקות של הזגוגית (הג'ל של חלל העין) משכבת הרשתית הקורית באופן נורמלי כחלק מהפיזיולוגיה הטבעית של העין.
במצב זה המטופל יראה "רחפנים" מול שדה הראייה ולעיתים גם יופיעו הבזקי אור.
במקרים אלה חשוב להגיע מיד לרופא עיניים בעלת התמחות ברשתית לבדיקה עינית על מנת לשלול קרעים ברשתית או היפרדות רשתית.
המעקב במטופלים עם היפרדות זגוגית חשוב כיוון שזהו תהליך שיכול להתמשך כמה חודשים ועלולים להיווצר קרעים ברשתית גם לאחר התקופה הראשונית.
ניוון מקולרי
ניוון מקולרי יכול להיגרם מהרבה סיבות והמחלה הכי נפוצה היא ניוון מקולרי תלוי גיל (AMD).
הצורה היבשה של המחלה (מחלה לא פעילה) מצריכה בד"כ מעקב עם צילום OCT.
הצורה הרטובה (מחלה פעילה) נגרמת בשל כלי דם פתולוגים (CNV) הבוקעים מתחת לשכבת הרשתית ומצריכה הזרקות תוך עיניות (אבסטין, לוסנטיס, אייליאה) במרווחים של כ-4-6 שבועות לתקופה ארוכה של חודשים עד שנים.
בתחילת המחלה הפעילה ההזרקות גורמות לספיגה של הנוזלים והדימומים ובכך עוזרות לשפר את הראייה (במגבלת חומרת המחלה).
בהמשך המעקב הארוך ההזרקות עוזרות לשמור על הרשתית יבשה ובכך למנוע הידרדרות דרסטית בראייה. חשוב לציין כי גם כאשר אין נוזלים ברשתית תחת הטיפול בהזרקות, הראייה עלולה עדיין להידרדר בקצב איטי.
רטינופתיה סוכרתית
זוהי רטינופתיה (מחלת רשתית) שנוצרת משנית למחלת הסוכרת. סוכרת פוגעת בכלי דם קטנים ברשתית ובהמשך נוצרים דימומים ודלף מכלי הדם אשר עלולים לגרום לבצקת מקולרית (CME) וגם דימום בזגוגית ובכך לירידה בראייה.
הטיפול מתחיל מאיזון קפדני של הסוכרת, ויכול להמשיך בטיפולי לייזר להיקף הרשתית (PRP) והזרקות תוך עיניות חודשיות (אבסטין, לוסנטיס, אייליאה, אוזורדקס).
סיבוכים קשים כוללים דימום בזגוגית והיפרדות רשתית משיכתית המצריכים ניתוח ויטרקטומיה.
ישנה חשיבות גדולה מאוד במעקב רציף של מטופלים אלה על מנת לטפל במחלה בזמן ולמנוע עיוורון.
רטיניטיס פיגמנטוזה
זוהי קבוצה של מחלות רשתית תורשתיות הפוגעת בתפקוד הפוטורצפטורים (קולטנים) ותאי ה-RPE (תאים תומכים) וגורמת לאיבוד שדה ראייה היקפי ולעיתים גם לירידה בראייה המרכזית.
המחלה יכולה לעבור בצורה אוטוזומלית דומיננטית או רצסיבית וגם דרך כרומוזומי מין (X-linked).
מאבחנים את המחלה ע"י בדיקה קלינית, בדיקת שדה ראייה, בדיקת ERG ובדיקה גנטית.
לעיתים במחלה זו יכולה להופיע בצקת מקולרית (CME) הניתנת לטיפול.
ההמלצות הן להרכיב משקפי שמש ולהיות במעקב מסודר במרפאה אלקטרופיזיולוגית.
יש לציין כי קיים סינדרום בשם אשר (USHER) המשלב את המחלה הנוכחית עם חירשות.
משיכה ויטראו-מוקולרית
באופן פיזיולוגי טבעי זגוגית העין מתנתקת משכבת הרשתית בגילאים מבוגרים.
לעיתים ההתנתקות אינה מלאה ונותר חיבור ומשיכה של הזגוגית במרכז הרשתית ובכך גורם לעיוות וירידה בראייה. הפתולוגיה מאובחנת בעזרת צילום OCT.
הפתרון לבעיה זו הוא כירורגי בניתוח ויטרקטומיה על מנת לשחרר את המשיכה ולהחזיר את הרשתית לצורתה המקורית.
לעיתים המשיכה הויטראו-מקולרית כל כך חזקה שגורמת לחור מקולרי וירידה דרסטית בראייה.
חסימה ורידית
זוהי חסימה של ורידי הרשתית. קיימים שני סוגים של חסימות, מרכזית (CRVO) וסעיפית (BRVO).
גורמי הסיכון למחלה הם יתר לחץ דם, טרשת עורקים, ולעיתים סוכרת וגלאוקומה מהווים גורם סיכון.
חסימה עלולה לגרום למצב איסכמי (חוסר בחמצן) של הרשתית ואז המחלה קשה יותר עם הופעת כלי דם פתולוגים ודימומים המצריכים טיפול בלייזר.
לרוב חסימה ורידית גורמת לבצקת מקולרית (CME) ובכך לירידה בראייה. הבצקת מאובחנת בעזרת צילום OCT.
בצקת מקולרית מצריכה הזרקות תוך עיניות (אבסטין, לוסנטיס, אייליאה, אוזורדקס) במרווחים של כ-4-6 שבועות לתקופה ארוכה של חודשים עד שנים.
בצקת מקולרית לאחר ניתוחי קטרקט
זוהי בצקת מקולרית אשר מופיעה לאחר ניתוחים עיניים כגון ניתוח קטרקט (לרוב) או ניתוחי רשתית ונגרמת ככל הנראה בשל תגובה דלקתית מוגזמת בעין המנותח (גם לאחר ניתוח עיני שעבר במהלך תקין לגמרי).
הבצקת מאובחנת בעזרת צילום OCT. הטיפול בבצקת מתחיל במעקב שמרני, ממשיך בטיפול טיפתי או הזרקות עיניות ולעיתים ניתוח ויטרקטומיה.
מחלת CSCR
זוהי מחלה אידיופתית הנגרמת כתוצאה מתפקוד לקוי של שכבת הכורואיד (הדמית) ותאי ה-RPE (תאי תמיכה) וגורמת להצטברות נוזל מתחת לפני הרשתית.
הצטברות הנוזל עלולה לגרום לטשטוש ועיוות הראייה, שינוי מספר במשקפיים, ירידה בראייה. טריגרים אפשריים למחלה הם: שימוש בסטרואידים, סטרס, דום נשימה בשינה, היריון, חיידק הליקובקטר פילורי ועוד. בכ- 80-90% מהמקרים הנוזל נספג עצמונית לאחר כמה חודשים והראייה חוזרת לבסיסה. המחלה מאובחנת בעזרת צילום OCT.
במידה והנוזל לא נספג ניתן להציע טיפול בסוגים שונים של לייזר, הזרקות עיניות ועוד.
טראומה עינית
חבלה עינית יכולה להיות חודרת או בלתי חודרת (חבלה קהה).
חבלה חודרת מצריכה הגעה דחופה לבית החולים לניתוח דחוף לסגירת הקרע בדופן העין. חבלה קהה עלולה לגרום לדימום בחלק הקדמי של העין (היפמה), עליית לחצים וגלאוקומה בעין, קטרקט (Cataract), דימום בזגוגית, קרעים ודימומים ברשתית, היפרדות רשתית, פגיעה קשה בעצב הראייה.
יש לפנות מיד לבדיקה עינית במצב של חבלה עינית על מנת לאבחן ולקבל את הטיפול המתאים לכל אחת מהבעיות לעיל.
בדיקות רשתית ומצבים בהם נדרשת כל בדיקה
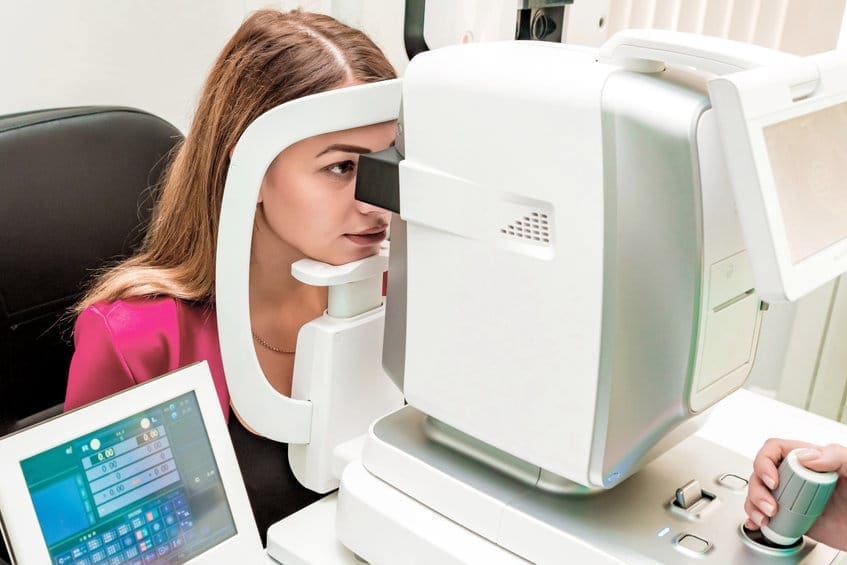
צילום OCT
זוהי בדיקה (צילום) שאינה פולשנית ומשתמשת בגלי אור אינפרא-אדום אשר אינם מזיקים לרקמת העין.
הצילום מתבצע בישיבה בדומה לבדיקה אצל רופא העיניים ונותן מידע ברזולוציה גבוהה על השכבות השונות של העין כגון קרנית, לשכה קדמית, זווית העין, זגוגית ומתאר באופן היסטולוגי את שכבות הרשתית.
מטרת הצילום לאבחן מחלות עיניים כגון בצקת מקולרית משנית לסוכרת או חסימה ורידית, ניוון מקולרי, חור מקולרי, ממברנה אפירטינלית, משיכה ויטראו-מקולרית.
בדיקה במנורת סדק
זוהי הבדיקה השגרתית שנעשית במרפאת רופא העיניים.
זהו מיקרוסקופ רב עוצמה בעזרתו הרופא בודק את כל שכבות העין על מנת להגיע לאבחנה הנכונה וניתן גם לבדוק את הלחץ התוך עיני.
צילום פלואורסאין (FA)
מטרת צילום זה היא להדגים את כלי הדם ברשתית ולאבחן מחלות ופתולוגיות שונות כגון ניוון מקולרי, חסימות ורידיות, פגיעות משנית לסוכרת, שגשוג של כלי דם פתולוגיים, CSCR ועוד.
לביצוע הצילום דרושה הזרקה של חומר זרחני (פלואורסאין) לתוך וריד בזרוע ולאחר מספר שניות החומר הזרחני מופיע בכלי הדם של הרשתית ומיד מתבצע צילום בעזרת מצלמה מיוחדת.
תופעות לוואי נפוצות וזמניות הן: צבע עור צהוב, שתן בצבע כתום למספר ימים, לעיתים תחושת בחילה והקאה, במקרים נדירים מאוד שוק אנפילקטי.
צילום ICGA
מטרת צילום זה היא להדגים את כלי הדם ברשתית ואת כלי הדם העמוקים יותר (בכורואיד) ולאבחן מחלות ופתולוגיות שונות כגון ניוון מקולרי, פוליפים, מחלות אובאיטיות שונות ו-CSCR.
הבדיקה אינה מומלצת לאנשים עם מחלות כבד או רגישות ליוד בהזרקה.
לביצוע הצילום דרושה הזרקה של חומר זרחני (indocyanine green) לתוך וריד בזרוע ולאחר מספר שניות החומר הזרחני מופיע בכלי הדם של הרשתית ומיד מתבצע צילום בעזרת מצלמה מיוחדת.
ד"ר אבי אוחיון, רופא עיניים, מומחה רשתית ומומחה קטרקט, מנתח רשתית, זגוגית וקטרקט, מבצע ניתוחי עיניים למבוטחי מכבי או באופן פרטי. מעבר לאודות ד"ר אבי אוחיון >>>